Лазерное лечение — современный метод коррекции симптомов розацеа, который повышает эффективность лечения, назначенного врачом-дерматологом. В материале рассматриваем особенности лазерного излучения. Также рассказываем о плюсах и минусах применения различных видов лазеров при розацеа. Для установления истинной причины изменения на коже, а также назначения необходимого медикаментозного или аппаратного лечения необходима консультация врача-специалиста.
Свет представляет из себя электромагнитную волну, для распространения которой не требуется материального носителя. Если для распространения звука нужен воздух, то электромагнитная волна может распространяться в любом веществе, а в вакууме делает это даже быстрее. При этом электромагнитная волна переносит энергию1.
Лазерное излучение также является электромагнитной волной. Оно не встречается в природных источниках света, а вырабатывается специальными приборами. Их называют лазерами (LASER — Light amplification by stimulated emission of radiation — усиление света в результате вынужденного излучения)2,3.
Лазерное излучение отличается от других видов лучистой энергии, обладая особыми свойствами2,3:
• Монохромность (одноцветность) — все электромагнитные колебания потока излучения имеют одинаковую частоту и длину волны.
• Когерентность (синфазность) — совпадение фаз электромагнитных колебаний излучения.
• Поляризация — фиксированная ориентация векторов электромагнитного излучения в пространстве относительно направления его распространения.
• Направленность — малая расходимость потока излучения.
Благодаря данным свойствам можно концентрировать энергию, задав определенные физические параметры. Попадая на поверхность объекта, лазерное излучение может оказывать биологическое и лечебное действия2.
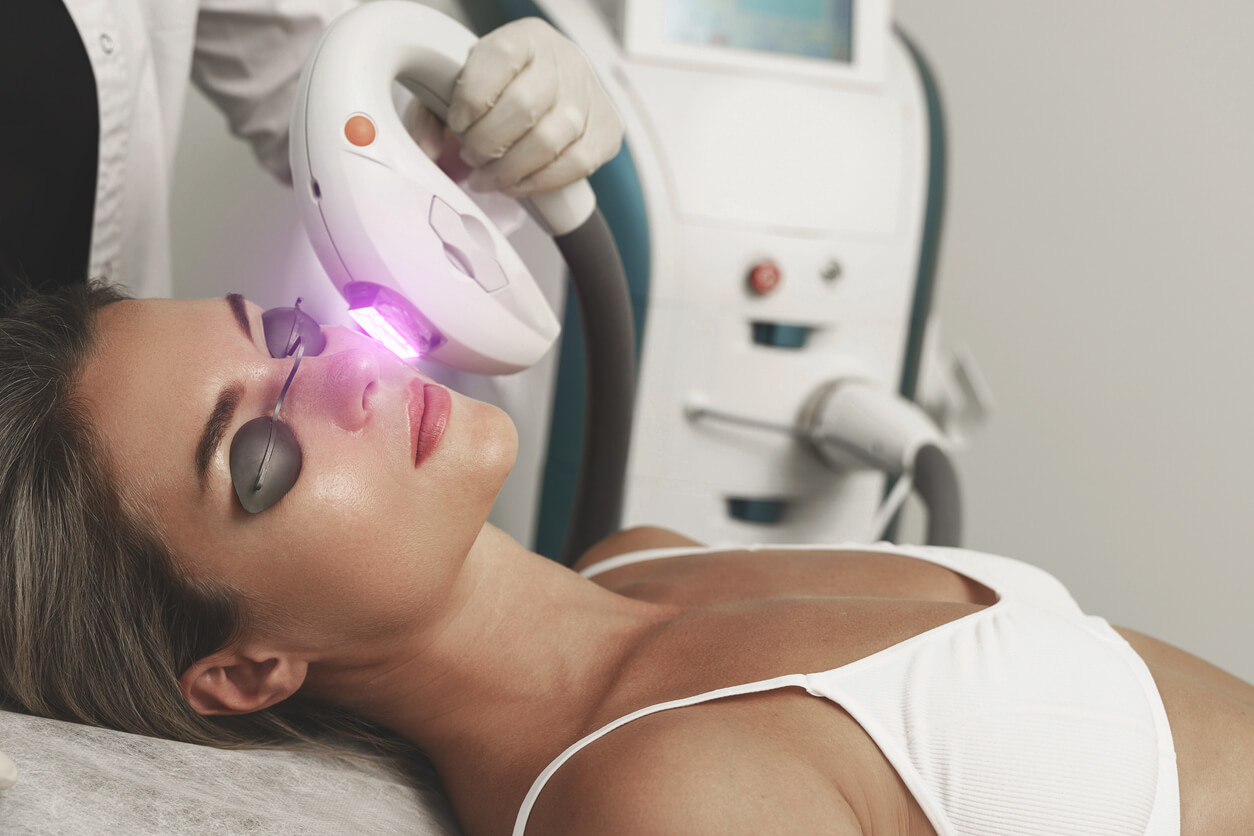
В 1961 году Леон Голдман, врач-дерматолог из Университета Цинциннати, впервые применил рубиновый лазер для удаления татуировок и других пигментированных кожных поражений. Он активно продвигал использование лазеров в медицинских целях и учредил Американское общество лазерной медицины и хирургии (ASLMS). Сегодня врачи разных специальностей используют лазеры для диагностики или лечения множества расстройств и заболеваний, в том числе в косметологии4.
Лазерное излучение действует на всех уровнях организации живой материи: от молекул и клеток до органов и организма в целом. Его основные действия3:
• участвует в антиоксидантной защите, предотвращая повреждение клеток в результате окисления;
• усиливает биоэнергетические процессы;
• улучшает кровоток в мелких сосудах;
• уменьшает воспаление;
• оказывает бактерицидное действие, помогая бороться с болезнетворными микробами;
• стимулирует иммунную функцию.
Лазерное излучение в косметологии дополняет применение лекарственных препаратов и косметический уход за кожей, назначенные врачом-дерматологом. Также процедуры лазерного лечения проводятся после хирургических манипуляций на лице, чтобы ускорить восстановление кожи и уменьшить частоту обострений заболевания3.
Лазерное излучение в косметологии используется в таких случаях4:
• Комплексное лечение различных сосудистых заболеваний кожи, которые проявляются покраснением, появлением красных пятен, линий и сосудистых «звездочек».
• Удаление доброкачественных пигментных новообразований и татуировок, чтобы улучшить внешний вид кожи. Лазерное излучение помогает уменьшить риск образования рубцов и других осложнений.
• Удаление волос, содержащих темный пигмент (лазерная эпиляция). Лазерное излучение нацеливается на меланин внутри волосяного фолликула. Высокая температура повреждает клетки, замедляет их рост или лишает способности к нему.
• Лазерная шлифовка кожи — контролируемое удаление клеток на выбранной глубине. Из-за возможных осложнений — покраснения, образования пигментных пятен, рубцов на лице — такой метод применяется реже.
• Лазерное омоложение кожи — лазерное излучение воздействует на глубокие слои ткани, стимулируя их обновление. С помощью такой методики можно корректировать глубокие морщины, устранять выраженную дряблость кожи лица, проводить лечение постакне рубцов.
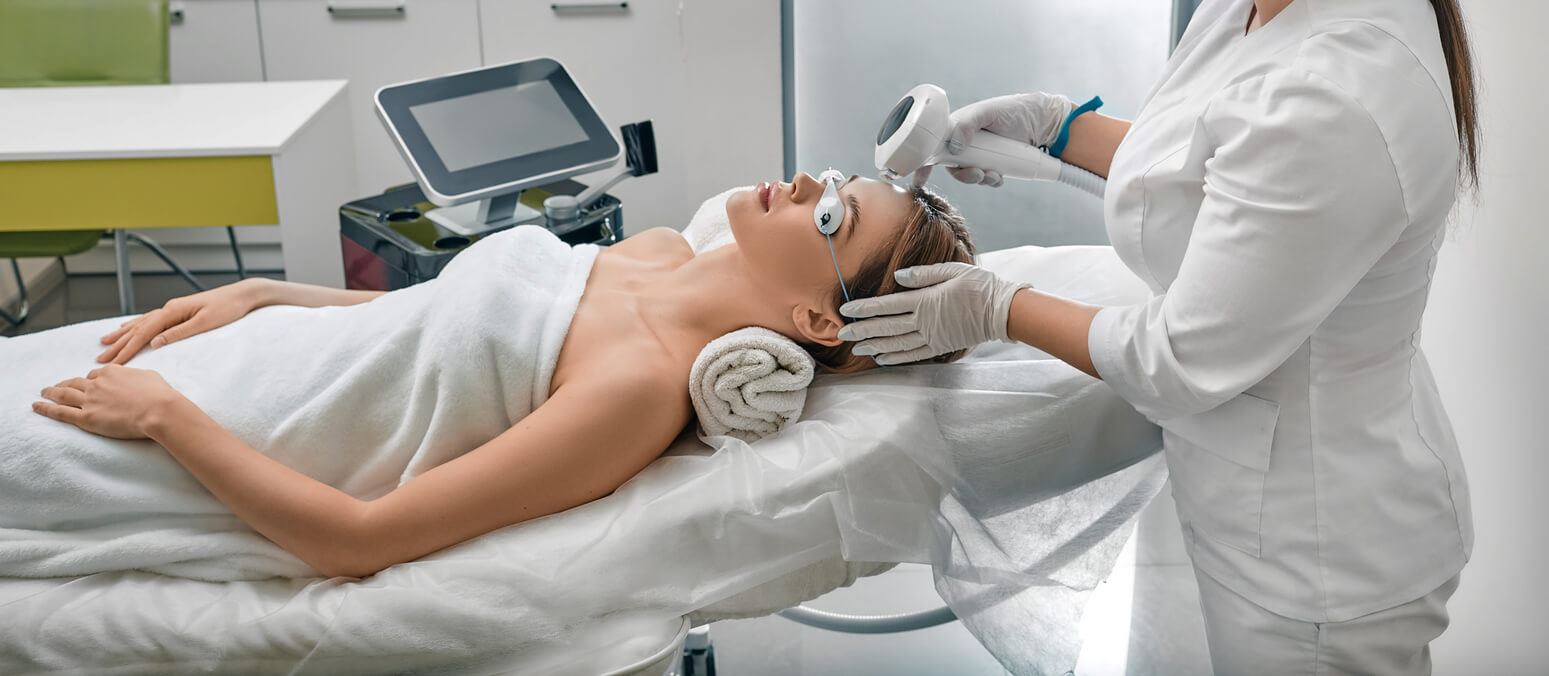
Розацеа — хроническое воспалительное кожное заболевание, которое обычно затрагивает взрослых и проявляется на лице. У розацеа сложный механизм развития, включающий нарушение врожденного иммунного ответа, сосудистые изменения, повышенную активность микроскопических клещей рода Demodex5,6.
Врачи отмечают, что симптомы розацеа могут появляться после воздействия триггеров: ультрафиолетового излучения, высоких и низких температур, острой пищи, психоэмоционального стресса и др.7.
В косметологии для лечения розацеа могут использоваться5:
• Импульсный лазер на красителях (pulsed dye laser, PDL).
• Калий-титанил-фосфатный лазер (potassium titanyl phosphate, KTP).
• Неодимовый лазер на алюмо-иттриевом гранате (neodymium-doped yttrium aluminum garnet, Nd:YAG).
Импульсный лазер на красителях в косметологии считается одним из основных методов лечения расширенных кровеносных сосудов лица при розацеа. Он нацеливается на определенный участок кожи и нагревает его.
PDL обеспечивает импульсную лазерную энергию на длине волны от 585 до 595 нм. Энергия в таком диапазоне поглощается оксигемоглобином — соединением гемоглобина с кислородом, который входит в состав клеток крови.
Под действием тепла клетки крови “сворачиваются”, что приводит к «склеиванию», или коагуляции сосудов. Мелкие сосуды поверхностной сети кожи «исчезают» полностью, а крупные становятся незаметными. Лазерное излучение действует избирательно, не повреждая окружающие ткани8.
Еще один плюс данного лазера в том, что 1 импульс содержит 8 микроимпульсов, что дает возможность равномерно распределять энергию и получать более контролируемый результат5.
Калий-титанил-фосфатный лазер действует похожим образом — коагулирует расширенные сосуды кожи, которые появляются при розацеа.
Данный лазер обеспечивает лазерную энергию на длине волны до 532 нм. Такой диапазон относится к зеленой части электромагнитного спектра. Благодаря этому лазерное излучение оказывает воздействие на более поверхностно расположенные сосуды8.
Лазер Nd:YAG обычно испускает электромагнитное излучение с длиной волны 1064 нм, поэтому называется длинноволновым. В косметологии данное устройство может использоваться для коррекции сосудистых изменений8. Лазерное излучение проникает в глубокие слои кожи и может использоваться для лечения более глубоких сосудов9.
Предполагается, что лазерное излучение, испускаемое Nd:YAG, оказывает воздействие на волосяные фолликулы9. В них сосредотачиваются микроскопические клещи рода Demodex, который провоцируют воспаление при розацеа5.
Розацеа проявляется покраснением лица (эритемой)5. В норме кожа здорового человека может краснеть, когда он ощущает стыд, смущение или злость, интенсивно тренируется, находится в жарком помещении. Сосуды дермы расширяются, наполняются кровью. Человек чувствует, как к лицу приливает тепло, оно начинает краснеть. Такие сосудистые реакции длятся недолго — от нескольких секунд до нескольких минут5,10,11.
При розацеа покраснение лица сохраняется 15 минут и дольше, со временем может наблюдаться постоянно. Другой симптом заболевания — телеангиэктазии. Так называют красные линии и сосудистые «звездочки», которые появляются на лице, когда становятся заметными переполненные кровью поверхностные сосуды кожи5,6.
Импульсный лазер на красителях в косметологии считается методом выбора при эритемато-телеангиэктатическом подтипе розацеа. Исследования показывают, что лазерное излучение помогает уменьшить покраснение и провести удаление телеангиэктазий на лице5,8.
Калий-титанил-фосфатный лазер оказался более эффективным для удаления сосудистых «звездочек», чем для борьбы с эритемой8. Он обеспечивает более медленный и мягкий нагрев, чем PDL, но при этом лазерное излучение не оказывает воздействия на глубокие сосуды8.
Неодимовый лазер подходит для удаления стойких телеангиэктазий в области носа и крупных телеангиэктазий на лице, но хуже справляется с эритемой, чем PDL5.
Папулы и пустулы — это воспалительные элементы сыпи, которые появляются на лице у пациентов с розацеа. Они выглядят как небольшие розовые или красные узелки. При этом у пустулы есть верхушка с гнойным содержимым5.
Среди рассмотренных лазеров при папуло-пустулезном подтипе розацеа наиболее эффективным оказался неодимовый лазер. Возможно, это связано с воздействием на клещей рода Demodex, которые участвуют в развитии воспаления вблизи волосяных фолликулов8. Импульсный лазер на красителях в сочетании с местными или системными лекарственными препаратами, назначенными врачом-дерматологом, позволяет ускорить получение желаемых терапевтических и эстетических результатов5.
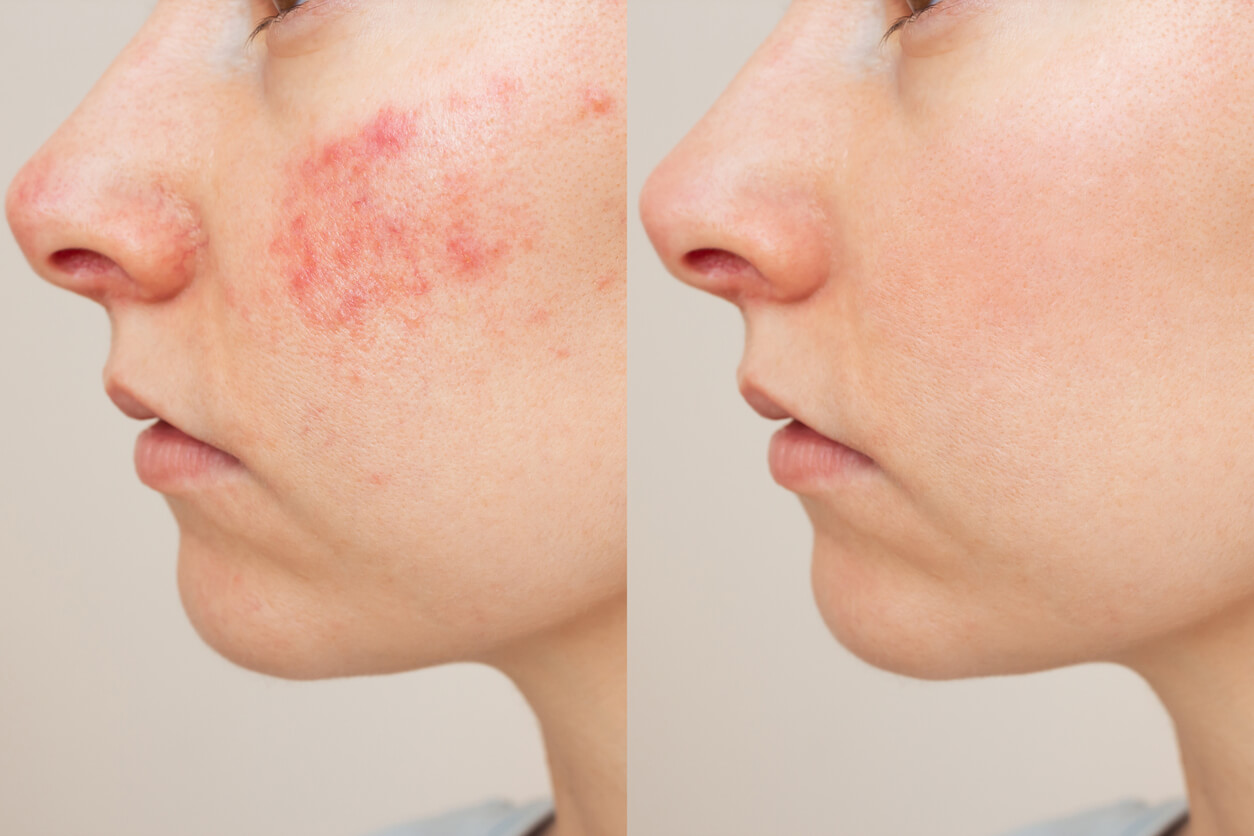
При розацеа кожа лица может утолщаться, становиться плотной, неровной и бугристой. Из-за выраженного увеличения объема тканей пораженная область может выглядеть асимметричной. Чаще всего фиматозные изменения возникают на носу и называются ринофимой5,6.
Для удаления избыточной ткани при розацеа проводят лазерную шлифовку с использованием аблятивного CO₂ или эрбиевого (Er:YAG) лазеров — как по отдельности, так и вместе. Процедуры лазерного лечения помогают улучшить форму, размеры и текстуру кожи носа5,6.
Так как лазерное лечение использует излучение высокой интенсивности, которое приводит к нагреву тканей, после процедуры могут возникать побочные эффекты:
• Пурпура. PDL выделяет большое количество энергии за короткий промежуток времени, что часто приводит к разрыву сосуда и образованию пурпуры на лице. Пурпура — сыпь в виде небольших лиловых пятен, которые представляют собой мелкие кровоизлияния9.
• Болевой синдром. После процедуры некоторое время обработанный лазером участок кожи может быть болезненным при прикосновении и вызывать дискомфорт4.
• Отек. Отек — опухание мягких тканей вследствие накопления избыточного количества жидкости. Как правило, он длится недолго, и вскоре лицо вновь выглядит нормально4,5.
• Рубцевание. Рубец — это соединительная ткань, которая формируется в ходе заживления. Он может быть атрофический (располагается ниже нормальной кожи) и гипертрофический (возвышается над нормальной кожей). Атрофические рубцы возникают у 1–5%; гипертрофические рубцы — менее чем у 1% пациентов, прошедших лечение импульсным лазером на красителях4. Риск формирования рубцов также существует после процедур с использованием неодимового лазера5. Атрофические изменения текстуры кожи часто спонтанно улучшаются в течение 6–12 месяцев4.
• Поствоспалительная гиперпигментация. После процедуры на обработанном лазером участке могут появиться окрашенные пятна5. Поствоспалительная гиперпигментация связана с повышением активности особых клеток кожи - меланоцитов. На фоне воспаления они становятся “активнее” и вырабатывают больше пигмента меланина. Он осаждается в глубоких слоях кожи (дерме), оставляя следы в виде тёмных пятен12. Поствоспалительная гиперпигментация — наиболее распространенный побочный эффект, который встречается у 10–27 % пациентов, прошедших лазерное лечение. Иногда она является обратимой4.
• Гипопигментация. Гипопигментация — появление светлых пятен или участков, которые светлее, чем окружающая кожа лица. Она встречается у 2,6% пациентов, прошедших лазерное лечение, и обычно занимает только небольшую область пролеченного поражения1.
Врач-косметолог учитывает особенности кожи пациента с розацеа и подбирает подходящую методику лазерного лечения, чтобы снизить риск осложнений. Мягкие параметры лазерного излучения помогают избежать возможных осложнений. Как правило, побочные эффекты возникают у небольшого процента пациентов, длятся недолго или спонтанно улучшаются4,5.
В косметологии показанием к проведению лазерного лечения могут быть распространенные проявления розацеа: покраснение лица, появление телеангиэктазий, фиматозные изменения4.
Врачи делят противопоказания к лазерному лечению на абсолютные и относительные. При абсолютных противопоказаниях процедуру выполнять нельзя — это может вызвать проблемы со здоровьем. При относительных противопоказаниях проведение лазерного лечения допустимо, если польза от лечения превышает риск и соблюдаются все меры предосторожности.
Абсолютные1,3:
• злокачественные новообразования;
• геморрагический синдром — склонность к кровоизлияниям, которые возникают на коже или слизистых оболочках;
• инфекционные болезни;
• обострение тяжелых заболеваний (сахарного диабета, варикозной болезни, гипертонической болезни, ишемической болезни сердца, бронхиальной астмы, ревматоидного артрита, системной красной волчанки, системной склеродермии);
• склонность к келоидным рубцам;
• наличие кардиостимулятора.
Относительные1:
• беременность, лактация;
• психические заболевания;
• фотодерматоз — повышенная чувствительность кожи к солнечному или другим видам излучения;
• алкоголизм;
• прием медицинских препаратов (фотосенсибилизаторов).
В косметологии существует несколько методик проведения лазерного лечения. Во время процедуры врач-косметолог может выбрать одну из них с учетом технических возможностей аппарата и площади облучаемой поверхности3:
• Методика 1 — воздействие непосредственно на место поражения. Данный подход применяется для лазерного облучения небольшого участка.
• Методика 2 — лазерное облучение по полям. Всю облучаемую зону делят на несколько полей. За одну процедуру последовательно врач облучает до 3–5 полей, не превышая предельно допустимой суммарной площади воздействия.
• Методика 3 — сканирование лазерным лучом. Лазерное облучение проводят круговыми движениями от периферии к центру, оказывая воздействие не только на место поражения, но и захватывая здоровые участки кожи.
Как правило, процедура лазерного лечения проводится через непокрытую кожу, иногда — через 2–3 слоя марли3. Количество процедур подбирает косметолог. Например, врач может предложить проведение лазерного лечения 1 раз в 3–4 недели5. При хронических кожных заболеваниях возможны профилактические курсы3.
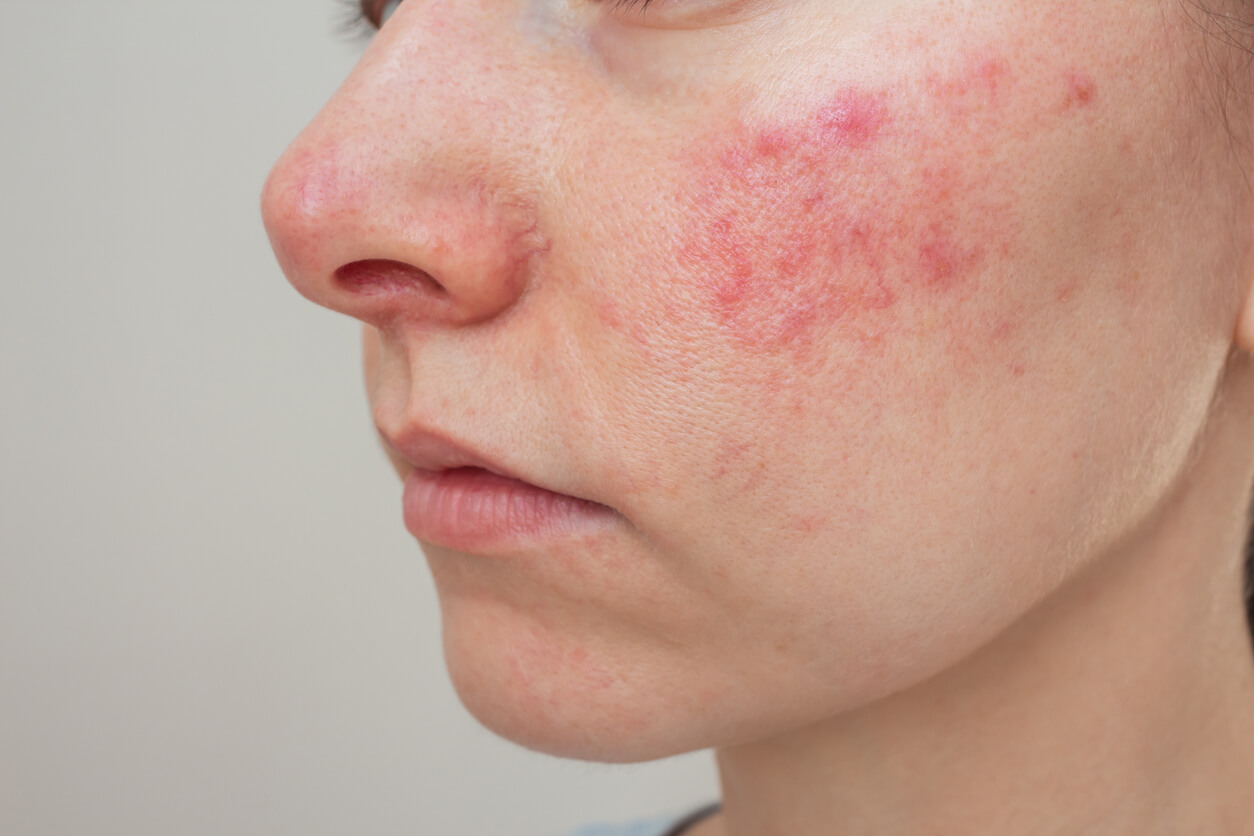
После лечения розацеа современными сосудистыми лазерами требуется минимальный послепроцедурный уход. Специалисты советуют некоторое время придерживаться несложных правил, чтобы сделать процедуру более эффективной.
Первое, что следует учитывать после лечения, — это возможный дискомфорт. Возникшую боль можно уменьшить, охладив лицо несколькими способами:
• обдувать охлажденным воздухом;
• наложить холодный компресс;
• распылять воду или использовать спрей с экстрактом алоэ вера, который успокаивают кожу.
После лазерного лечения охлаждение можно повторять периодически — до тех пор, пока боль и дискомфорт не исчезнут. В некоторых случаях врач может порекомендовать обезболивающий препарат.
Через некоторое время после процедуры можно осторожно умываться теплой водой и увлажнять обработанную область смягчающим косметическим средством. Чтобы снизить риск образования пигментных пятен, необходимо использовать солнцезащитный крем.
Если появился отек, специалисты советуют спать с дополнительной подушкой. Наклон головы под большим углом способствует гравитационному удалению отечной жидкости.
На обработанном месте могут образовываться небольшие корочки. Пока они не сойдут, лучше воздержаться от нанесения макияжа.
Важно не ковырять и не чесать обработанные участки, чтобы не повредить их, не занести микробы4.
Специалисты напоминают, что косметологические процедуры не заменяют, а дополняют лечение, назначенное врачом-дерматологом. Избегание триггеров, лекарственные препараты и косметический уход за кожей помогают “взять заболевание под контроль”, а лазерное лечение позволяет быстрее добиться желаемых терапевтических и эстетических результатов.
Подробнее об основных методах лечения розацеа:
• Избегание триггеров. Пациент с розацеа наиболее чувствителен к одному или нескольким триггерам. Чтобы выявить их, можно вести дневник. В нем указывают возможные триггеры розацеа, с которым человек столкнулся в течение дня: жаркую солнечную погоду, ветер, съеденные продукты питания, физические нагрузки, эмоциональный стресс. Завершают запись описанием симптомов. Перечитав дневник, можно отследить, какие факторы провоцируют обострение заболевания13.
• Уход за кожей. Косметический уход за кожей при розацеа включает три компонента: очищение, увлажнение и защиту от солнца. Специалисты советуют выбирать дерматокосметические средства, которые подходят для чувствительной кожи: обладают благоприятным pH и не содержат потенциальных раздражителей14.
• Препараты. Для лечения розацеа могут применяться наружные лекарства в виде кремов, гелей или мазей, которые наносят на пораженный участок лица. В более серьезных случаях врач может назначить системные препараты, оказывающие воздействие на организм. Такие лекарства выпускают в форме таблеток для приема внутрь. Медикаментозная терапия розацеа оказывает противовоспалительное действие, а также направлена на сужение мелких кровеносных сосудов, снижение плотности демодекса в коже лица. Благодаря этому уменьшается эритема и число телеангиэктазий, сокращается количество папул и пустул.
1. Лазерные технологии в коррекции эстетических недостатков кожи : учеб. пособие / М. А. Уфимцева, Ю. М. Бочкарев, И. Ф. Вишневская [и др.] ; под ред. д‑ра мед. наук, проф. М. А. Уфимцевой; Урал. гос. мед. ун-т, М‑во здравоохранения РФ. — Екатеринбург : УГМУ, 2021. — 102 с. — Загл. с титул. экрана. — ISBN 978-5-89895-989-0. — Текст. Изображение: электронные.
2. «Аппаратная косметология. Лазерная терапия. Инфракрасные лазеры - Баролазерный лимфодренаж - Биоревитализация». Баховец Наталия Васильевна. Санкт-Петербург, 2020 г ., 64 стр.
3. Руководство по дерматокосметологии / Под ред. Е. Р. Аравийской и Е. В. Соколовского — СПб: ООО «Издательство Фолиант», 2008. — 632 с. : ил.
4. D.J. Goldberg (ed.), Laser Dermatology, Second edition. 2013. DOI: 10.1007/978-3-642-32006-4.
5. Аравийская Е.Р., Самцов А.В. Акне и розацеа – М.: ООО «ФАРМТЕК», 2021. – 400 с.
6. Круглова Л. С., Стенько А. Г. и соавт. Акне и розацеа. Клинические проявления, диагностика и лечение под ред. Л.С. Кругловой. ГЭОТАР-Медиа, 2022.
7. Исследование триггеров розацеа [Электронный ресурс]: National Rosacea Society. URL: https://www.rosacea.org/patients/rosacea-triggers/rosacea-triggers-survey
8. Hofmann MA, Lehmann P. Physical modalities for the treatment of rosacea. J Dtsch Dermatol Ges. 2016 Dec;14 Suppl 6:38-43. doi: 10.1111/ddg.13144.
9. Say EM, Okan G, Gökdemir G. Treatment Outcomes of Long-Pulsed Nd: YAG Laser for Two Different Subtypes of Rosacea. J Clin Aesthet Dermatol. 2015 Sep;8(9):16-20.
10. Cutlip Ii WD, Leary MR. Anatomic and physiological bases of social blushing: speculations from neurology and psychology. Behav Neurol. 1993;6(4):181-5. doi: 10.3233/BEN-1993-6402.
11. Mathis V, Kenny PJ. Neuroscience: Brain Mechanisms of Blushing. Curr Biol. 2018 Jul 23;28(14):R791-R792. doi: 10.1016/j.cub.2018.06.047.
12. Maghfour J, Olayinka J, Hamzavi IH, Mohammad TF. A Focused review on the pathophysiology of post-inflammatory hyperpigmentation. Pigment Cell Melanoma Res. 2022 May;35(3):320-327. https://doi.org/10.1111/pcmr.13038
13. Дневник розацеа [Электронный ресурс]: National Rosacea Society. URL: https://www.rosacea.org/patients/materials/rosacea-diary-booklet
14. Zip C. The Role of Skin Care in Optimizing Treatment of Acne and Rosacea. Skin Therapy Lett. 2017 May;22(3):5-7.